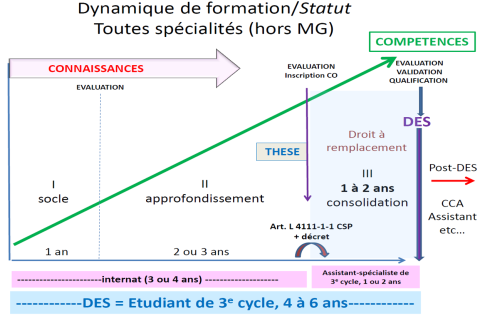
Depuis la réforme du troisième cycle des études médicales, le DES de pédiatrie comporte trois phases : la phase socle d’une durée de 2 semestres, la phase d’approfondissement d’une durée de 6 semestres et la phase de consolidation d’une durée de 1 an.
Intitulé des options proposées dans le cadre du DES de pédiatrie :
- Options
- Néonatologie (page dédiée)
- Neurologie pédiatrique (page dédiée)
- Pneumologie pédiatrique (page dédiée)
- Réanimation pédiatrique (page dédiée)
Enfin, dans le cadre de son projet professionnel, l'étudiant peut candidater à une formation spécialisée transversale (FST), notamment :
- cardiologie pédiatrique et congénitale ;
- cancérologie ;
- douleur ;
- maladies allergiques ;
- médecine du sport ;
- médecine scolaire ;
- nutrition appliquée ;
- pharmacologie médicale/ thérapeutique ;
- médecine palliative ;
- sommeil ;
- urgences pédiatriques.
Phase socle
Lien
Phase d'approfondissement
Phase de consolidation
Visionnez le webinaire sur la R3C
A la une
Activé