Objectifs pédagogiques
- Diagnostiquer une céphalée aiguë et une céphalée chronique.
- Identifier les situations d’urgence et planifier leur prise en charge.
- Connaître les principes généraux du traitement
Avant de commencer…
Les céphalées avant l’âge de 15 ans sont fréquentes.
Un grand nombre de diagnostics sont possibles, souvent reliés à des causes non sévères. Toutefois, des céphalées peuvent, rarement, révéler un processus expansif, une malformation artérioveineuse, une HTIC.
L’enjeu est donc d’identifier le plus précocement possible les céphalées qui nécessitent investigation et intervention. Il est habituellement possible d’y parvenir par les seuls anamnèse et examen clinique.
I. Démarche diagnostique
Elle ne diffère pas sensiblement de la démarche diagnostique chez un patient adulte (voir le référentiel de Neurologie) ; les particularités pédiatriques sont soulignées ici.
A. Enquête clinique
1. Anamnèse
L’interrogatoire est conditionné par le développement cognitif et psychique de l’enfant.
Il est partagé entre l’enfant, qui analyse plus ou moins bien ses symptômes, et le(s) parent(s) qui voi(en)t des signes.
Chez le nourrisson et le petit enfant, c’est le parent qui pense au diagnostic : aspect douloureux, mal-être, agitation ou abattement, vomissements, pâleur, etc.
L’enfant plus âgé est souvent capable de décrire sa céphalée (le médecin ne doit pas sous-estimer ses capacités), le dessin permettant parfois de contourner l’impossibilité d’une verbalisation des céphalées.
La consultation est structurée par le patron temporel des céphalées : céphalées récentes à début soudain, céphalées récentes d’aggravation progressive, céphalées chroniques paroxystiques, céphalées chroniques non progressives (fig. 51.1). Celui-ci oriente vers les étiologies à évoquer, donc vers les questions pertinentes, en étant attentif à la présence de « drapeaux rouges » (red flags), évocateurs de céphalées secondaires (tableau 51.1).
L’interrogatoire doit ainsi détailler :
la céphalée (6 paramètres) :
- localisation (attention si postérieure, cervicalgies) ;
- typologie (pressive, pulsatile, en « coup de poignard »…) ;
- intensité (échelles selon l’âge, retentissement sur les activités en cours) ;
- durée ;
- fréquence ;
symptômes associés (digestifs, visuels, torticolis, photo-phonophobie, neurovégétatifs, etc.) ;
l’évolution temporelle des céphalées :
- modalités de début ;
- modifications des céphalées depuis leur apparition initiale (intensité, fréquence) ;
comment est l’enfant dans l’intervalle des céphalées :
- croissance staturo-pondérale (pathologie de la région sellaire) et du PC (courbes) ;
- signes endocriniens ;
- signes d’HTIC ;
- pathologie chronique, fièvre, asthénie ;
- comportement alimentaire ;
- retentissement sur les résultats scolaires, l’absentéisme, les loisirs, le sommeil ;
- caractère, état psychoaffectif (comorbidité anxieuse et/ou dépressive) ;
- relations parents-enfant, amicales ;
- prise chronique de médicaments ;
les antécédents personnels (traumatisme crânien récent), familiaux (céphalées, malformation vasculaire, tumeur cérébrale) ;
les traitements médicamenteux essayés (molécule, posologie, efficacité, effets indésirables, abus d’antalgiques).
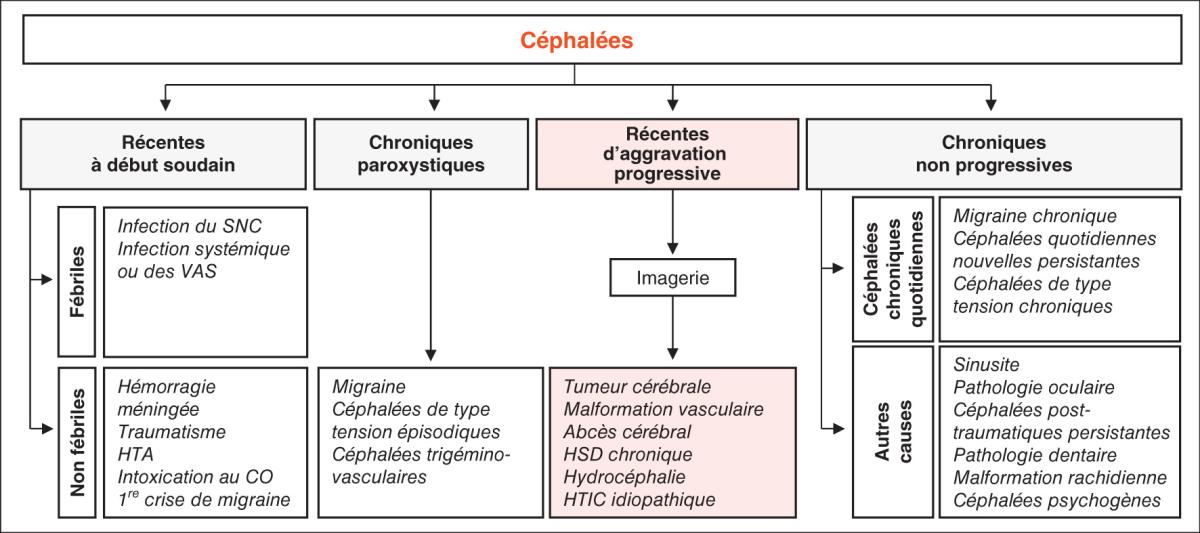
Fig. 51.1. ![]() Orientation diagnostique devant des céphalées présumées pathologiques.
Orientation diagnostique devant des céphalées présumées pathologiques.
Tableau 51.1. ![]() « Drapeaux rouges ».
« Drapeaux rouges ».
| À l’interrogatoire |
|
| À l’examen |
|
2. Examen clinique
Il est souhaitable d’avoir une orientation diagnostique à l’issue de l’interrogatoire (fig. 51.1) car elle guide les points de l’examen qui réclament une attention particulière.
Les étiologies à évoquer sont différentes selon qu’il s’agira de céphalées récentes de début soudain (fièvre, pression artérielle, raideur méningée, conscience) ou de céphalées récentes d’aggravation progressive (signes de localisation, HTIC, signes endocriniens).
Examen neurologique
Il est influencé par l’âge, qui dicte à la fois la norme (en particulier pour le tonus) mais aussi la méthodologie à adopter, conditionnée par la participation de l’enfant.
Regarder est irremplaçable, particulièrement quand l’enfant ne se sent pas examiné (entrée/sortie de la salle d’examen) ; intérêt du schème de marche (manière dont marche l’enfant), avec manœuvres de sensibilisation : sur les talons, en ligne, cloche-pied…
Se souvenir que les tumeurs de l’enfant sont le plus souvent situées au niveau de la fosse postérieure (syndrome cérébelleux, atteinte des paires crâniennes, en particulier oculomotricité) et beaucoup surviennent avant 5 ans (voir chapitre 27).
Ausculter la fontanelle quand elle est encore ouverte (souffle révélateur d’une malformation artérioveineuse).
Chez le nourrisson :
- fontanelle (bombement ?), périmètre crânien ;
- examen neurologique complet avec repérarge d’éventuels troubles du développement psychomoteur (voir chapitre 3) ;
- fond d’œil (selon les cas).
Chez le grand enfant et l’adolescent :
- chercher une asymétrie (schème de marche, tonus, force, réflexes ostéotendineux, etc.) ;
- examen de l’oculomotricité, réflexe photomoteur ;
- langage, affect, comportement.
Examen somatique
- Fièvre, hypertension artérielle (HTA).
- Douleurs à la palpation des sinus.
- Examens cutané (signes en faveur d’une neurofibromatose, ecchymoses), stomatologique, visuel, ORL.
B. Enquête paraclinique
La nécessité de prescrire des explorations paracliniques et leur nature sont conditionnées par les diagnostics évoqués.
La question cruciale est de sélectionner les enfants chez qui on demandera une imagerie cérébrale (tableau 51.2).
La TDM avec injection est l’imagerie cérébrale la plus facile à obtenir dans l’urgence.
L’IRM lui est supérieure dans l’analyse de la moelle spinale cervicale, de la fosse postérieure ou de la charnière.
Tableau 51.2. ![]() Indications d’imagerie cérébrale en cas de céphalées.
Indications d’imagerie cérébrale en cas de céphalées.
|
Plus rarement, selon l’orientation diagnostique :
- glycémie capillaire ;
- dosage de CO ;
- sérologies virales ;
- étude du LCS si suspicion d’infection neuroméningée ou d’HTIC bénigne (mesure de la pression d’ouverture) ;
- fond d’œil (œdème papillaire).
Un entretien psychologique voire un avis pédopsychiatrique peuvent être demandés.
Retenir les signes d’alerte face à des céphalées de l’enfant.
Connaître les indications d’une imagerie cérébrale en urgence.
II. Principales causes à évoquer
A. Céphalées récentes à début soudain
1. En contexte fébrile
Rechercher des signes évocateurs (trouble de conscience, signes méningés, signes de focalisation) d’une infection neuroméningée (voir chapitre 37), mais une infection virale banale sera le plus souvent en cause.
2. En l’absence de fièvre
L’obsession est de ne pas rater la rarissime hémorragie méningée, mais des céphalées traumatiques/post-traumatiques (voir chapitre 72), une première crise migraineuse, une HTA, une intoxication au CO seront des étiologies plus fréquentes.
B. Céphalées récentes d’aggravation progressive
La recherche d’un processus expansif intracrânien est prioritaire.
Les céphalées sont le signe révélateur d’une tumeur cérébrale dans 70 % des cas.
Des signes d’HTIC (céphalées à prédominance matinale ou en seconde partie de nuit avec réveils nocturnes, exagérées par l’effort ou la position couchée, résistant aux antalgiques, accompagnées de vomissements matinaux pouvant les soulager temporairement) sont en général présents mais leur absence ne permet pas d’écarter cette hypothèse.
Le fond d’œil (œdème papillaire) peut être normal (jeunes enfants).
L’imagerie contribuera au diagnostic final et à la prise en charge thérapeutique.
Parmi les causes possibles autres qu’une tumeur cérébrale, on retrouve une malformation vasculaire, une hydrocéphalie, un hématome sous-dural chronique.
La normalité de l’imagerie cérébrale couplée à l’étude du LCS conduisent au diagnostic d’HTIC idiopathique (obésité, photopsies, médicaments : œstroprogestatifs, cycline, dérivés de la vitamine A, corticoïdes).
C. Céphalées chroniques paroxystiques
1. Généralités
En population générale, les céphalées de type tension épisodiques (CTTE) sont la cause la plus fréquente de céphalées, mais en consultation hospitalière c’est la migraine.
Les céphalées trigéminovasculaires (algies vasculaires de la face) sont exceptionnelles avant 10 ans.
2. Migraine
Diagnostic
La crise de migraine de l’enfant se distingue de celle de l’adulte par :
- des crises plus courtes (2–4 heures) ;
- une céphalée plus souvent frontale que temporale, plus souvent bilatérale qu’unilatérale (céphalée bifrontale) ;
- des troubles digestifs marqués et une pâleur.
Le diagnostic de migraine est clinique (description, absence de drapeaux rouges, examen clinique normal) et est facilité par l’utilisation des critères de l’ICHD-3 bêta (tableau 51.3).
Tableau 51.3. ![]() Indications d’imagerie cérébrale en cas de céphalées.
Indications d’imagerie cérébrale en cas de céphalées.
| A. Au moins 5 crises vérifiant les critères B–D |
| B. Céphalées durant de 2 à 72 heures (non traitées ou traitées sans succès) |
|
C. Céphalées ayant au moins 2 des caractéristiques suivantes :
|
|
D. Durant les céphalées, au moins l’un des caractères suivants :
|
| E. Pas mieux expliqué par un autre diagnostic de l’ICHD-3 |
* La migraine chez l’enfant et l’adolescent (âgés de moins de 18 ans) est plus souvent bilatérale que chez les adultes ; la douleur unilatérale apparaît généralement à la fin de l’adolescence ou au début de la vie adulte.
Comité de Classification des Céphalées de la Société Internationale des Céphalées. La Classification Internationale des Céphalées. 3e édition ICHD-3. © International Headache Society 2013-2018
Chez l’enfant, la limite inférieure de durée des crises est ramenée à 2 heures.
La sémiologie se modifie avec l’âge pour se rapprocher de celle de l’adulte. La douleur unilatérale apparaît généralement à la fin de l’adolescence ou au début de la vie adulte.
Seuls les auras non typiques (aura motrice ou du tronc cérébral) et les jeunes enfants (< 3 ans) nécessitent une imagerie (IRM cérébrale avec injection de gadolinium).
Si les critères ICHD-3 de migraine avec aura ne diffèrent pas de ceux de l’adulte, la chronologie « aura puis céphalée » est moins souvent respectée que chez l’adulte.
La migraine avec aura du tronc cérébral débute classiquement à l’adolescence (premières règles). La migraine hémiplégique est une canalopathie.
Les syndromes périodiques susceptibles d’être associés à la migraine constituent la forme la plus précoce de migraine.
Les épisodes paroxystiques sont le plus souvent non céphalalgiques : torticolis (torticolis paroxystique bénin), vertiges (vertige paroxystique bénin), vomissements (syndrome des vomissements cycliques) ou douleurs abdominales (migraine abdominale).
Principes de prise en charge thérapeutique
Règles générales
- Informations sur la maladie, réassurance, éducation thérapeutique (bien expliquer les modalités d’administration des traitements : le plus tôt possible dans l’épisode migraineux).
- Hygiène de vie saine : alimentation équilibrée (ne pas sauter de repas) ; activité physique régulière ; bonne hygiène de sommeil.
- Recherche et gestion des facteurs déclenchants : éviction si possible, sinon « coping » (savoir/apprendre à gérer la situation en présence du facteur déclenchant).
Traitement de la crise migraineuse
- Repos au calme, dans l’obscurité.
- Trois règles de base pour l’administration du médicament de crise : prise dès le début de la crise (de la céphalée pour les triptans) ; posologie adaptée : 10 mg/kg pour l’ibuprofène per os ; 15 mg/kg pour le paracétamol per os ; 10 à 20 mg pour le sumatriptan en spray nasal (AMM > 12 ans) ; prévention de l’abus d’antalgiques : pas plus de 2 jours de prise par semaine ou 6 jours de prise par mois, de façon régulière.
- L’objectif du traitement de crise est de soulager le patient en 2 heures au plus ; une deuxième prise est possible à ce moment si échec.
Traitement préventif
- Concerne 30 à 40 % des patients. Habituellement proposé si ≥ 3–4 crises par mois.
- En première intention, privilégier la relaxation (biofeedback, autohypnose, thérapie cognitivo-comportementale), de disponibilité problématique en France.
- Si échec ou indisponibilité, traitement préventif médicamenteux après avis spécialisé : par exemple, amitriptyline, propranolol, topiramate, flunarizine, pizotifène.
Migraine de l’enfant : critères diagnostiques à connaître.
La prise en charge ne se limite pas au seul soulagement des céphalées mais vise à la restauration d’un fonctionnement scolaire, familial et social satisfaisant.
D. Céphalées chroniques non progressives
1. Céphalées chroniques quotidiennes
Elles sont définies par ≥ 15 jours de céphalées par mois pendant ≥ 3 mois.
La cause la plus fréquente est la migraine chronique (à partir d’une migraine épisodique, sous l’effet d’une comorbidité psychiatrique et/ou d’un abus d’antalgiques), suivie des céphalées quotidiennes nouvelles persistantes (CCQ de novo).
2. Autres céphalées chroniques non progressives
Les céphalées post-traumatiques persistantes surviennent après un intervalle libre qui peut aller jusqu’à 7 jours, chez un tiers environ des enfants ayant eu un traumatisme crânien mineur.
Les céphalées psychogènes sont fréquentes, allant d’une exagération des difficultés habituelles de l’adolescence à une dépression sévère, se manifestent par des plaintes fonctionnelles diverses et floues, avec une tolérance et un détachement qui contrastent avec leur ancienneté. Elles sont un diagnostic d’exclusion.
Les céphalées de cause extracrânienne (œil, sinus, dents, rachis cervical) constituent les céphalées projetées et sont surestimées par les médecins.
La simple coexistence de céphalées et d’un trouble de réfraction ou d’une atteinte sinusienne sur une imagerie ne suffit pas pour retenir ce diagnostic et, outre des arguments de présomption clinique convaincants, il faut exiger leur disparition avec la correction de l’anomalie causale supposée.
Références

|
HAS. Prise en charge diagnostique et thérapeutique de la migraine chez l’adulte et chez l’enfant : aspects cliniques et économiques. 2006. https://www.has-sante.fr/jcms/c_272212/fr/prise-en-charge-diagnostique-… |

|
International Headache Society. Critères ICHD-3 de la migraine. 2013. https://ichd-3.org/wp-content/uploads/2019/06/ICHD3-traduction-fran%C3%… |
